お知らせ
感染症情報
研究・検査・病原体管理
サーベイランス
刊行・マニュアル・基準
- 詳細
(掲載日 2013/11/22)
栃木県保健環境センター
微生物部 櫛渕泉美 岡本その子 舩渡川圭次
企画情報部 舟迫 香
- 詳細
インフルエンザ2012/13シーズン
(IASR Vol. 34 p. 325-327: 2013年11月号)
2012/13シーズン(2012年第36週/9月~2013年第35週/8月)のインフルエンザは、国内では2シーズン続けてインフルエンザウイルスAH3亜型が流行の主体で、次いでB型が多く、A(H1N1)pdm09(以下AH1pdm09)の流行は小規模であった。患者発生のピークは例年通り1月であった。
患者発生状況:感染症発生動向調査では、全国約5,000のインフルエンザ定点医療機関(小児科約3,000、内科約2,000)から、インフルエンザと診断された患者数が週単位で報告されている。定点当たり週別患者数(http://www.niid.go.jp/niid/ja/10/weeklygraph.html)は、2012年第50週に全国レベルで流行開始の指標である1.0人を超え、流行期間は2013年第21週まで24週間であった。流行のピークは2013年第4週(36.4人)で(図1)、同様にAH3亜型が流行の主体であった前シーズン(2012年第5週、42.6人)と同時期であった。
都道府県別にみると、定点当たり患者報告数は2012年第51週に群馬県で初めて10.0人を超えた。その後2013年第2週には20都道県で、第3週には47都道府県で10.0人を超え、全国的な流行となった(https://nesid3g.mhlw.go.jp/Hasseidoko/Levelmap/flu/index.html)。2005年以降、沖縄県では毎年のように夏季のインフルエンザ流行が観察されているが、2012/13シーズンは小規模であった。
インフルエンザ定点医療機関からの報告数をもとに推計すると、2012年第36週~2013年第21週(9月3日~5月26日)に全国の医療機関を受診した患者数累計は約1,370万人であった。重症例把握を目的に2011年9月に開始された入院サーベイランスでは、2012/13シーズンに基幹定点医療機関(全国約500カ所の300床以上の病院)に入院した患者10,370人〔うち重症患者(頭部CT/脳波/MRI検査の実施、人工呼吸器利用、ICU入室):1,552人〕が報告された。
ウイルス分離・検出状況:全国の地方衛生研究所(地研)で2012/13シーズンに分離されたインフルエンザウイルスの報告数は4,910(2013年10月17日現在、表1)、この他にPCRのみでの検出報告が1,673あった。分離またはPCRによる検出(以下、分離・検出)を含めた総報告数6,583のうち、インフルエンザ定点の検体からの分離・検出数は5,462、インフルエンザ定点以外の検体からの分離・検出数は1,121であった(表2)。
2012/13シーズンに分離・検出されたウイルスの型・亜型別割合はAH3亜型 76%、B型21%であり、AH1pdm09は2%にとどまった。旧AH1 亜型(ソ連型)は2009年第36週以降全く報告されていない。B型は、山形系統とVictoria系統の割合は7:3であった。また、海外渡航者からの分離・検出数はAH3亜型33、AH1pdm09が21、B型が9であった(表2)。
AH3亜型がシーズン当初から分離され、大半を占めていたが、2013年第12週以降、B型の分離報告数がA型を上回った(図1および図2)。分離例の年齢分布をみると、5~9歳が最も多く、特にB型でその割合が高かった(図3)。
2012/13シーズン分離ウイルスの抗原性・薬剤耐性(本号4ページ):国内および海外(アジア地域)分離株について国立感染症研究所で抗原性解析を行った結果、94株のAH1pdm09の90%はA/California/7/2009(2009/10~2012/13シーズンワクチン株)に類似、残る10%はA/California/7/2009の抗血清に対してHI価が8倍以上低下した抗原変異株であった。AH3亜型236株中99%はA/Victoria/361/2011(2012/13シーズンワクチン株)に類似していた。B型山形系統120株中96%はB/Wisconsin/1/2010(2012/13シーズンワクチン株)に類似、B型Victoria系統95株中99%はB/Brisbane/60/2008(2009/10~2011/12シーズンワクチン株)に類似していた。
AH1pdm09は国内で分離、解析された103株中2株(1.9%)がオセルタミビル耐性遺伝子変異H275Yを保有していた(2011/12シーズンは保有株なし)。AH3亜型は解析された20株すべてがオセルタミビル/ザナミビル/ペラミビル/ラニナミビルに対し感受性であった。
抗体保有状況:2012年度感染症流行予測調査によると(本号10ページ)、2012/13シーズン前の2012年7~9月に採血された血清(n=6,794)における抗A/California/7/2009抗体保有率(HI価≧1:40)は51%で、5~24歳で60~80%と高かった。抗AH3亜型抗体保有率は年齢群間の差は顕著ではなく、概ね30~40%であった(5~24歳では50%台)。抗B型Victoria系統抗体保有率は、多くの年齢群で40%以上であったが、A型とは異なり、35~39歳群で最も高かった。抗B型山形系統抗体保有率は31%であった(20~24歳群で65%、10歳未満および50代後半以上では20%未満)。
インフルエンザワクチン:2012/13シーズンには3価ワクチン約3,262万本(1ml換算、以下同様)が製造され、約2,521万本が使用された。
2013/14シーズンワクチン株は、AH1亜型は2010/11~2012/13シーズンに引き続きA/California/7/2009(X-179A)が選択され、AH3 亜型は、2012/13シーズンのA/Victoria/361/2011からA/Texas/50/2012(X-223)株に変更され、B型は山形系統のB/Massachusetts/2/2012(BX-51B)が選択された(本号12&15ページ)。
鳥インフルエンザA(H7N9) :2013年10月16日現在、中国および台湾(中国本土に滞在歴のある者)から2013年2月19日発症の第1例より計136例(うち死亡45例)が報告されている。7月以降発生が途絶えていたが、10月に再び浙江省で患者発生が報告された(本号18ページ)。
わが国では2013年4月26日に指定感染症となった。鳥インフルエンザA(H7N9)ウイルス検出マニュアルも作成され、検査試薬(PCR試薬、プライマー・プローブ、陽性対照等)が全国の74地研と16検疫所に配布され、検査体制が整っている。
鳥インフルエンザA(H5N1) :2013年10月8日現在、ヒトでの高病原性鳥インフルエンザA(H5N1)亜型の感染例31例(うち死亡20例)がカンボジア(20例、うち死亡11例)、バングラデシュ、中国、エジプト、インドネシア、ベトナムから報告されている(http://www.who.int/entity/influenza/human_animal_interface/EN_GIP_20131008CumulativeNumberH5N1cases.pdf)。
新型インフルエンザ等対策特別措置法:病原性が高い新型インフルエンザや同様の危険性のある新感染症に対して、国民の生命・健康を保護し、国民生活・国民経済に及ぼす影響が最小となるようにすることを目的として「新型インフルエンザ等対策特別措置法」が2012年5月11日に公布、2013年4月13日に施行された(http://www.cas.go.jp/jp/influenza/120511houritu.html)。また、2013年6月に政府行動計画等が取りまとめられた。
おわりに:定点サーベイランス、学校サーベイランス(インフルエンザ様疾患発生報告)、入院サーベイランス等による患者発生動向の監視、通年的なウイルス分離、ワクチン候補株確保のための流行株の抗原変異・遺伝子変異の解析、抗インフルエンザ薬耐性ウイルス出現の監視、国民の抗体保有率の監視が今後の対策に引き続き重要となっている。
2013/14シーズンのインフルエンザウイルス分離・検出速報は本号19&21ページおよびhttp://www.niid.go.jp/niid/ja/iasr-inf.htmlに掲載している。
特集関連情報
- 詳細
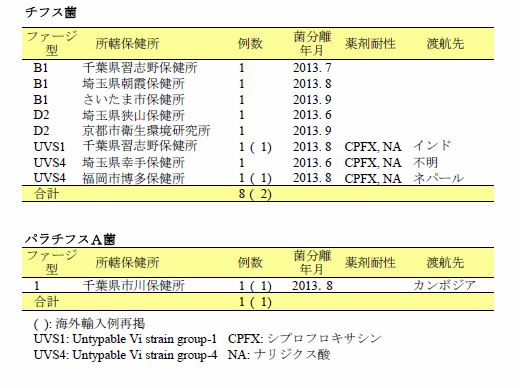
![]()
|
(2013年8月21日~2013年9月20日受理分)
|
| (Vol. 34 p. 351: 2013年11月号) |
| 国立感染症研究所細菌第一部第二室 |
- 詳細
(IASR Vol. 34 p. 349-350: 2013年11月号)
栃木県の県北地区において2013年8月下旬の警報解除以降に、手足口病の患者が再び増加した。そこで、その原因となるウイルスの型別の推移について報告する。
流行状況:2013年6月以降、全国と同様に栃木県でも手足口病が流行した。特に県北地区においては、定点当たりの報告数が他の地域よりも高く、第30週(7/22~7/28)にはピークに達し、第34週(8/19~8/25)に警報が解除された(図1a)。しかしながら、警報解除の直後に、その県北地区にある病原体定点の一医療機関から、複数の児童福祉施設(保育園)で集団発生があり、再び患者が増加していると医師が探知し、報告検体と搬入があった。
検体と検出方法:栃木県の県北地区にある同一の小児科定点において2013年6~9月に手足口病と診断されて、栃木県保健環境センターに感染症発生動向調査の検体として搬入された27検体(咽頭ぬぐい液、鼻汁、うがい液)を対象として、検査・解析を実施した。その内訳として、流行前(第24週;6/10~6/16)に発症した3患者、ピーク時(第29~30週;7/15~7/28)に発症した13患者、第34~36週(8/19~9/8)に発症した11患者から採取した検体に分類して解析を行った。エンテロウイルスの遺伝子検出は、VP4-VP2部分領域を増幅して実施した1)。得られた増幅産物はダイレクトシークエンス法により遺伝子を解読し、GenBankに登録されている遺伝子を参照株として系統樹解析(約340塩基)を実施して型別を類推した。
結果と考察:図1に、栃木県全域、および県北地区の定点当たりの報告数の推移(図1a)を示し、それぞれの期間で検出された病原体の割合(図1b)をまとめた。流行前の第24週では、すべての検体からエンテロウイルス71型(EV71)が検出された。さらに、ピーク時(第29~30週)では、9検体(69.2%)からEV71、3検体(23.1%)からA群コクサッキーウイルス6型(CA6)が検出された。一方、第34~36週の10検体(90.9%)からCA6が検出された。これらのCA6が検出された第34~36週の検体のうち、3検体(S13-117、S13-120、S13-121;図2の※で示す)の患者は、今シーズンで2度目の手足口病の発症である(ただし、1度目の発症時の検体は、採取されていない)。しかしながら、EV71が検出された患者とCA6が検出された患者の間で、臨床症状等に特徴的な差はなかった。このように、栃木県の県北地域における手足口病について、7月のピーク時ではEV71が主流な原因病原体だったが、8月以降はCA6に徐々に推移して流行が生じた。
EV71による手足口病は3~4年周期で流行するが2)、本年度は2010年の流行から3年目にあたる。先に報告されたIASRによると、今シーズンにおいて高知県ではEV71が手足口病の患者から多く分離された3)。一方、熊本県では4~6月にかけてCA6が手足口病の主流な原因であった4)。しかしながら、本県では、その両方が相次いで主流のウイルス型として検出された。本報告と同様に、今シーズンの長野県の報告では、手足口病患者由来の検体より検出されるウイルスが、EV71からCA6に推移している5)。また、2011年の島根県でもCA6とCA16の二峰性の流行が生じている6)。このような状況下では、1シーズン中に複数回も感染・発症を繰り返してしまう小児も存在する。ゆえに、検出されるウイルス型別の動向を詳細に監視して、迅速に情報を医療現場に還元することが重要である。
参考文献
1)手足口病 病原体検査マニュアル(国立感染症研究所)
2)IASR 33: 55-56, 2012
3)清田直子, 他, IASR 34: 233, 2013
4)森光俊晴, 他, IASR 34: 263-264, 2013
5)松岡高史, 他, IASR 34: 306-308, 2013
6)飯塚節子, IASR 33: 58-59, 2012
栃木県保健環境センター
微生物部 水越文徳 櫛渕泉美 鈴木尚子 舩渡川圭次
企画情報部 舟迫 香 森川博夫
- 詳細
(IASR Vol. 34 p. 345-346: 2013年11月号)
2013年8月23日~9月12日の期間に愛知県内で麻疹と診断された患者のうち、愛知県衛生研究所にて行った麻疹ウイルス遺伝子検査陽性を示した13例について、ウイルス検査の概要を報告する。このうち遺伝子型別のできなかった1例を除く12例の遺伝子型はB3型であった。保健所による疫学調査では、13例とも患者および同居者に患者発症前1か月間の渡航歴はない。なお患者番号はNESID届け出ID順に付番した。
1)8月上旬に同一医療機関来院歴のある者7名
患者2:9歳男児、麻疹含有ワクチン(MCV)接種歴なし、8月16日発熱。患者1:9カ月女児、MCV接種歴なし、8月18日発熱。患者12:26歳女、MCV接種2回、8月18日発熱。患者8:6歳女児、MCV接種1回、8月20日発熱。患者3:1歳男児、MCV接種歴なし、8月21日発熱。患者4:2か月女児、MCV接種歴なし、8月29日発熱・発疹、患者12の家族。患者5:11歳女児、MCV接種歴不明、8月28日発熱。
2)来院者の同居家族4名
患者9:1歳男児、MCV接種歴なし、母が受診、8月30日発熱。患者7:1歳男児、MCV接種歴なし、患者8の家族、8月31日発熱。患者6:35歳男、MCV接種歴不明、患者1の家族、9月2日発熱。患者10:3か月男児、MCV接種歴なし、患者12の家族、9月7日発熱。
3)上記医療圏を通勤し、患者との接触歴のない患者2名
患者11:39歳男、MCV接種歴なし、8月31日発熱。患者13:19歳男、MCV接種歴不明、9月6日発熱。
患者1~13より採取された血液(全血もしくは血清)、尿、咽頭ぬぐい液を検体として、RT-nested PCR法およびVero/hSLAM細胞を用いたウイルス分離による実験室診断を試みた。PCRの結果、患者12を除く12例については、提供された1検体以上より麻疹ウイルスNおよびH遺伝子(1st primerのproduct)が増幅され、N遺伝子の増幅産物について塩基配列を決定した。患者由来N遺伝子の部分塩基配列(456bp)はすべて同一で、系統樹解析の結果、B3型麻疹ウイルスに分類された(図)。この部分塩基配列は2013年福岡市がタイからの帰国者より検出を報告した配列および同年尼崎市から報告された配列と100%の相同性を示した(図、文献1)。H遺伝子nested primerによるproductが生成されなかった(文献1)点も福岡市の事例と同じである。なお患者12については第4病日に採取後冷蔵されていた血清を18日後に検査したところ、H遺伝子のみが増幅された。また、患者5名(1, 3, 4, 6, 10)由来検体より麻疹ウイルスが分離された。
愛知県では、2010年以降毎年輸入麻疹関連症例への対応がなされており、適切な時期に採取された検体が増えて遺伝子検出やウイルス分離率が向上している。2013年は、2月と3月に中国からの輸入各1例より遺伝子型H1を、3月と4月には渡航歴のない患者各1例より遺伝子型D9を検出しており、異なる遺伝子型の麻疹流入が繰り返し検知されている。今回の集団発生は、医療機関以外に接点のない患者5名が8月16~21日の期間に集中して発症しており、感染源は共通と考えられる。また、患者13名中MCV接種歴のあった者は6歳(1回)および26歳(2回)2名のみ、残り11名(うち0歳児3名)のMCV接種歴はなしまたは不明であり、ひとたび麻疹が発生するとMCV未接種者間で速やかな感染拡大がみられる2-4)ことが改めて認識された。日本における2006~2008年のアウトブレイクの主たる原因ウイルスであり、常在型ウイルスとされている遺伝子型D5の麻疹ウイルスの検出は2010年5月を最後に報告がない。輸入麻疹との関連や感染経路の特定に有用な分子疫学的解析の重要性が、今後ますます高まると思われる。
参考文献
1)IASR 34: 201-202, 2013
2)IASR 31: 271-272, 2010
3)IASR 32: 45-46, 2011
4)IASR 33: 66, 2012
愛知県衛生研究所
安井善宏 伊藤 雅 安達啓一 尾内彩乃 中村範子 小林慎一 山下照夫 皆川洋子
愛知県衣浦東部保健所
氏木里依子 山下敬介 伴友輪 鈴木英子 福永令奈 飯田 篤 吉兼美智枝 成瀬善己
服部 悟
岡崎市保健所
土屋啓三 深瀬文昭 望月真吾 片岡 泉 大嶌雄二 片岡博喜
- 詳細
(IASR Vol. 34 p. 348-349: 2013年11月号)
2012~2013年にかけ、関東・関西を中心に全国各地で発生した風疹流行は、2008年以来最大の規模であっただけでなく、20~40代の男性が約6割、20代女性が約1割を占め、妊娠子育て世代の成人が多いという特徴があり、先天性風疹症候群(CRS)のリスクが懸念される深刻な流行となっている1,2)。島根県では、過去6年間、風疹の発生届出は少なく、大きな流行は認めていなかった。島根県雲南保健所管内では、2012年9月に成人男性1例の報告があるのみであった。
今回我々は、島根県雲南保健所管内X保育園において発生した風疹アウトブレイクに対応したので、ここに報告する。2013年4月2日に発病した麻しん風しん混合ワクチン(以下、MRワクチン)接種歴の無い1歳男児患者を発端に、X保育園で感染が拡大し、24人の風疹ウイルス感染発病者(園児16人、保育園職員1人、家族7人)と6人の不顕性感染者(全員園児)の合計30人の風疹ウイルス感染者が発生した。全例合併症なく回復した。
22人の園児感染者のうち、発熱、発疹、リンパ節腫脹等何らかの症状を呈した者(有症者)が16人、他の6人は無症状(不顕性感染)であった。診断の確定は、咽頭ぬぐい液検体等によるRT-PCR法、または血清風疹抗体価によった。有症者のうち4人が全身性発疹と発熱を有する典型的な風疹症状を呈したが、12人は発疹のみか、発熱と体の一部のみの発疹で非典型的な症状であった。
保健所の指導のもとX保育園では、毎日積極的に全身を観察し、発疹を認めた場合は速やかに隔離し、医療機関への受診を保護者に依頼した。また、MRワクチン定期予防接種の1期および2期接種の時期にあり、未接種の者にはワクチン接種勧奨を行った。本アウトブレイクは、6月6日発病の2症例を最後に、最大潜伏期の2倍にあたる6週間以上新たな発生がなく、終息が確認された。
園児感染者の多くがMRワクチン既接種者であったため、ワクチン効果の調査として血清学的評価と疫学的評価を行った。ワクチン接種者の血清抗体陽性率は、クラスに関係なく従来報告されているワクチン効果に劣らない効果が示された。感染防御に関しては、2歳以上のクラスでは良好な効果が認められたが、1歳児クラスに限っては、十分な抗体応答があったにもかかわらず、感染防御効果は十分ではなく、MRワクチン1回接種では感染防御効果に限界があった可能性が示唆された。その原因は確定されなかったが、低年齢園児における舐める、咥える等の濃厚接触に伴うウイルス曝露量と関連している可能性が考えられた。
本事例は終息したものの、今後、他の保育園においても、同様の風疹アウトブレイクが発生する可能性がある。保育園における風疹発生はコントロールが容易でなく、職員や家族には多くの妊婦がいることから、CRSの危険性も少なくない。CRSの発生を予防するには、保育園において、日頃から園児および職員のMRワクチン接種の推奨・確認等を実施するのはもちろんのこと、周囲のすべての者が風しんの抗体を保有し、風疹ウイルスを保育園に持ち込まないようにすることが必要である。また、今後風しんの予防接種の接種方法等について検討を行い、総合的な風しん対策を強化していく必要がある。
本調査の実施にあたり、御協力いただいた医療機関の諸先生に深く感謝いたします。
参考文献
1) Tanaka-Taya K, et al., Nationwide Rubella Epidemic-Japan, 2013, MMWR 62(23): 457-462, 2013
2) 国立感染症研究所, 風疹流行および先天性風疹症候群の発生に関するリスクアセスメント第二版(2013年9月30日)
http://www.niid.go.jp/niid/ja/diseases/ha/rubella.html
島根県健康福祉部
三輪紗映 柳 俊徳 桐原祥修 中川昭生
島根県雲南保健所
常松基子 熱田純子 冨金原央嗣 廣江純一郎 福澤陽一郎
島根県保健環境科学研究所
飯塚節子 和田美江子 木内郁代 大城 等
国立感染症研究所
実地疫学専門家養成コース(FETP) 伊東宏明 金山敦宏
感染症疫学センター 中島一敏 松井珠乃 多屋馨子 大石和徳
ウイルス第三部 大槻紀之 岡本貴世子 坂田真史 森 嘉生