お知らせ
感染症情報
研究・検査・病原体管理
サーベイランス
刊行・マニュアル・基準
- 詳細
(掲載日 2014/3/31)
はじめに
沖縄県では麻疹を排除するための対策の一つとして、麻疹全数把握のためのサーベイランスシステムを2003年1月より実施している(IASR 25: 64-66, 2004)。その後、麻疹確定例は減少し、2009年9月のD8型麻疹ウイルス症例(IASR 30: 299-300, 2009)を最後に、2010~2013年まで4年連続で麻疹確定患者ゼロの状態を維持していた。しかし、2014年1月にフィリピンからのB3型麻疹ウイルス輸入症例が確認され、その後3月24日現在まで二次感染者の発生をみずに終息したので、その概要を報告する。
症例および診断
患者は50代男性、1月24日から発熱があり1月28日に医療機関を受診した。受診時の体温は38.4℃、発疹(紅斑)があることを医師が確認した。ワクチン接種歴はあるが接種年月日は不明、2013年11月24日~2014年1月23日にかけてフィリピンへの渡航歴があり、滞在中に麻疹患者と濃厚接触していた。
沖縄県衛生環境研究所において、1月28日に採取された咽頭ぬぐい液を用いて麻疹ウイルスNおよびHA遺伝子のRT-PCRを実施した。その結果、麻疹N遺伝子陽性、HA遺伝子陰性であった。N遺伝子の増幅産物を使用し、ダイレクトシークエンス法により部分塩基配列(456bp)について系統樹解析を行ったところ、B3型麻疹ウイルスであることが確認された(図1)。本症例は、渡航先における麻疹患者との接触状況や潜伏期間により、フィリピンで感染し帰国後に発症した輸入症例と判断した。
各機関の対応
患者を診断した医療機関では、事前に麻疹疑い症例に対する対応マニュアルが策定されており、感染症担当医師および感染管理認定看護師の主導により、具体的な指示が窓口や各担当まで速やかに伝わるよう、院内での体制が構築されていた。そのため、1月28日に患者が受診した際は、窓口における問診時に臨床症状および患者の疫学情報により麻疹疑いが濃厚と判断し、速やかに患者を個室に移した。結果として、窓口での問診で麻疹を疑い隔離対応をしたことが大幅に接触者を減らすことができた大きな要因であった。
医療機関を管轄する沖縄県中部保健所では、1月28日に当該医療機関からの麻疹疑い症例の届出を受理した後、速やかに個室にて患者の疫学調査を開始し、採取された検体を衛生環境研究所に搬送した。当日中に麻疹PCR陽性の結果を受け、保健所職員が医療従事者のワクチン接種歴および外来における接触者状況について確認したところ、医療従事者は入職時に麻疹抗体価検査をしており、陰性の職員に対して全員MRワクチン接種済みであった。また、外来における麻疹患者との接触の可能性は低いと考えられ、曝露後発症予防のための72時間以内のMRワクチン接種の必要性は低いと判断した。保健所と医療機関との協議により、潜伏期間を考慮して患者発生から約2週間は二次感染の麻疹疑い患者の来院を想定し、疑い患者が来院した際は駐車場で待機させ、携帯電話等で問診を実施し、診察にあたっては、一般の診察室とは別の個室にあらかじめ指定した経路を通って入り診察を行うよう調整した。保健所は、接触者である家族および同僚の健康観察を行い、二次感染者が発生していないことを確認した。
沖縄県福祉保健部健康増進課では、1月29日にマスコミを通じ麻疹の発生について県民に対し注意喚起を促した。また、沖縄県はしか“0”プロジェクト委員会をはじめとする各関係機関に対し速やかに情報提供し、互いに情報を共有することができた。その後、県内では3月24日現在まで麻疹確定例の報告はなく、二次感染者の発生をみずに封じ込めができたと考えられる。
まとめ
今年に入り、国内では昨年同時期を大幅に上回る麻疹患者が報告されており、特にフィリピンでの感染が疑われる症例が多くみられている1)。国内での土着株による麻疹症例が減少している中、今後は海外の麻疹流行地域からの渡航者による輸入麻疹症例の増加が危惧されており、国内での二次感染予防対策が重要となっている。「麻しんに関する特定感染症予防指針」で目標としている、2015年度までに国内における麻疹排除に向け、高いワクチン接種率(95%以上)を目標に実施し、症例ごとに疫学解析およびウイルス遺伝子解析を丁寧に実施していくことが重要である。
参考文献
1) IASR 麻疹ウイルス分離・検出状況 2014年
http://www.niid.go.jp/niid/ja/iasr-measles.html
沖縄県衛生環境研究所
加藤峰史 仁平 稔 喜屋武向子 新垣絵理 髙良武俊 岡野 祥 久高 潤
沖縄県中部保健所
照屋 忍 髙嶺明菜 金城恵子 小林孝暢 山川宗貞 伊禮壬紀夫
沖縄県福祉保健部健康増進課
平良勝也 大野 惇 糸数 公
ちばなクリニック・中頭病院
新里 敬 渡辺蔵人 伊波千恵子
沖縄県はしか“0”プロジェクト委員会
知念正雄
- 詳細
 |
国立感染症研究所インフルエンザウイルス研究センター第一室
全国地方衛生研究所 |
| ・ | ペラミビル治療患者からのH275Y耐性ウイルス検出事例報告 |
| ・ | 新型インフルエンザ(A/H1N1pdm)オセルタミビル耐性株(H275Y)の国内発生状況 [第2報] |
| ・ | 新型インフルエンザ(A/H1N1pdm)オセルタミビル耐性株(H275Y)の国内発生状況 [第1報] |
| ・ | 2008/09インフルエンザシーズンにおけるインフルエンザ(A/H1N1)オセルタミビル耐性株(H275Y)の国内発生状況 [第2報] |
| ・ | 2008/09シーズンにおける季節性インフルエンザ(A/H1N1)オセルタミビル耐性株検出情報 |
| ・ | 2007/08シーズンにおけるインフルエンザ(A/H1N1)オセルタミビル耐性株(H275Y)の国内発生状況 [第2報] |
- 詳細
今冬のインフルエンザの発生動向 (2013/14シーズン)
厚生労働省健康局結核感染症課
国立感染症研究所
平成26年3月28日
はじめに
今冬のインフルエンザの発生動向について、感染症法や予防接種法、厚生労働省健康局結核感染症課の事業から得られた結果について、全国のインフルエンザ関連定点医療機関、自治体本庁をはじめ保健所、地方衛生研究所、幼稚園、保育所、小学校、中学校、高等学校等よりいただいた情報をまとめましたので、参考資料としていただければ幸いです。本報告はあくまでも現時点の知見をまとめたもので、今後も最新の情報に注意し続けていただきますよう、お願いいたします。比較のために、2012/13シーズン、2011/12シーズンの情報も合わせて掲載しています。
なお、本文中に示す各シーズンの期間は以下のとおりです。
- 今シーズン(2013/14シーズン):2013年36週(2013年9月2日)から2014年10週(2014年3月9日)までの中間集計
- 前シーズン(2012/13シーズン):2012年36週(2012年9月3日)から2013年35週(2013年9月1日)まで
- 前々シーズン(2011/12シーズン): 2011年36週(2011年9月5日)から2012年35週(2012年9月2日)まで
また、年齢群に分けて表示する場合には、基本的には0-4歳、5-9歳、10-14歳、15-19歳、20-29歳、30-39歳、40-49歳、50-59歳、60-69歳、70歳以上とし、小児が流行の主体であるというインフルエンザの特性から小児の年齢群のみを5歳ごと、20歳から69歳については10歳ごととしますが、一部は、0-14歳、15-59歳、60歳以上という年齢群の表記も使用することにします。
本記事の本文は下記のPDF版からご覧ください。
- 詳細
鳥インフルエンザA(H7N9)ウイルスによる感染事例に関するリスクアセスメントと対応
平成26年3月28日現在
国立感染症研究所
背景
以下のリスクアセスメントは、現時点で得られている情報に基づいており、事態の展開があれば、リスクアセスメントを更新していく予定である。
続きを読む: 鳥インフルエンザA(H7N9)ウイルスによる感染事例に関するリスクアセスメントと対応 (2014年3月28日現在)
- 詳細
(掲載日 2014/3/28)
緒 言
2013年末よりフィリピンからの入国者による麻疹の発生事例がいくつかの地域から報告されている。反復する発熱のために、自己炎症性疾患を疑われ、当院に紹介されてきた幼児が麻疹であったことから、同室者をはじめとする7名が麻疹に罹患した。この事例およびその対応について報告する。
事 例
発端者は反復する発熱および5カ月前からの腹痛と血便のために副腎皮質ステロイドを服用中の幼児で、麻疹の流行があるとされる地域の病院から紹介され、小児病棟の4人床に入院した。麻疹がその地域で流行していることを医療者側は気がついていなかった。入院時の主訴は4日前からの発熱、咳嗽で、診察時に咽頭部から頬粘膜にかけて疼痛を伴う口内炎が多数あるとのことであった。発端者の2歳年下の妹も微熱が有り、以前より発熱の反復があるとのことで、兄と同じ自己炎症性疾患も疑われ、一緒に精査をする目的で、同じ病室に同日入院となった。二人とも麻疹ワクチンは未接種であった。受け持ち医は卒後16年目の助教、6年目の助教、4年目の専修医であった。年長の主治医以外は麻疹患者の診察をしたことはなかった。
入院時に咳嗽があり、今回の発熱の原因を、受け持ち医はウイルス感染症を疑ったが、麻疹によくみられるカタル症状とは異なること、口内炎は咽頭部のものは自壊しているような状態であり、コプリック斑だということは、入院3日目までは気がつかなかったとのことである。入院3日目になり、年長の主治医が結膜の充血や、コプリック斑にも様々な様子を呈することがあることを考え、念のため麻疹のIgM抗体を提出していた。4日目に発疹が出現し、強く麻疹を疑うようになったため、検査センターに至急結果を返却してもらうことを頼み、患児は感染を専門とする病棟の陰圧室へ移動させた。5日目に麻疹IgM抗体が陽性であることが判明したため、同室者、および発端者の担当医が受け持っている悪性腫瘍患者および膠原病でステロイド大量投与治療を受けている患者、および同室者3名の中で麻疹ワクチン未接種の1歳児にγグロブリン投与を行った。
同室に入院していた妹は退院していただき、紹介元の病院でγグロブリン投与を行った。しかし、同室のγグロブリン投与者および発端者の妹は、発端者の入院後10日前後で発熱、その後発疹が出現し、麻疹と診断された。麻疹ワクチン接種済み(接種から約4年)であったもう1名の同室の幼児は、入院の原因となった疾病が改善してきていたのでγグロブリンの投与は行わず退院とした。しかし、発端者の入院後13日目から発熱を認め、その後発疹が出現し麻疹と診断された。さらに、発端者と同室の患者の付き添いをしていた母親も同時期に麻疹と診断された。
また、発端者の入院後14日目に、同室者を受け持っていた研修医が発熱をし、麻疹と診断された。研修医は、入職時に抗体検査をしていたが、EIA法による麻疹IgG抗体価は4.3であった。麻疹抗体価は通常の検査では、2.0未満は陰性、2.0以上4.0未満は判定保留、4.0以上は陽性とされているが、日本環境感染学会の「院内感染対策としてのワクチンガイドライン(第1版)」では、自分の値がワクチン接種の対象となっていることを知らず、抗体陽性であるのでワクチン接種は必要ないだろうと自己判断をしていたとのことであった。研修医が発熱した2日後に、発端者が入院していた病室以外にいた患者が発熱をしたとの連絡が入り、すでに退院していたが、来院していただき、診察、血液検査をしたところ麻疹であることが判明した。さらに、発端者の入院後16日目に、小児病棟に隣接する成人病棟に入院していた患者で、一度退院していた人に発熱、下痢がみられ、腎疾患もある患者であったため、別の病棟に入院をした。入院翌日に発疹が出現し、血液検査を実施の上、皮膚科に診察を依頼したところ、麻疹を疑われたため、すぐに感染症を扱う病棟の陰圧室に転室させた。その後麻疹IgM抗体の陽性が判明した。
結局、今回の麻疹の院内感染では、発端者およびその妹を含め7名が麻疹に罹患したことになる。γグロブリンの投与を受けた2名、ワクチン接種を受けていた幼児、研修医の症状は比較的軽症であった。残りの3名も重症化はしなかった。
現在発端者の入院より40日になる。最後の患者が発症したと考えられてから、23日間発症者はいない。
なお、保健所に届け出をした際に7名全員に遺伝子型を検査していただき、全員フィリピンで流行しているB3型であることが判明した。
感染管理対応
麻疹の潜伏期、通常は10~14日、免疫不全患者は3週間、γグロブリン投与者は4週間とされているため、長期にわたり発症の有無について注視していかなくてはならない。
発端者の麻疹診断後、感染のハイリスク患児へγグロブリン投与を行い、ただちに小児病棟の新規入院を制限した。制限期間は発症者の感染期間(発疹出現の5日前)内での最終接触日より14日とし、γグロブリン投与者が入院中の場合には4週間と判断した。
また、当該病棟入院中の患児のワクチンの接種歴の確認と、病棟業務に従事するすべての職種の麻疹抗体価を確認し、職員に関しては日本環境感染学会の「院内感染対策としてのワクチンガイドライン(第1版)」に準拠し判断した。麻疹の抗体価がEIA法(IgG)で 16以上、または中和法で8倍以上が確認されていない職員に対し、発端者および発症職員との接触の有無や発端者の病室への出入り状況、発症者との初回接触からの時間経過等疫学的視点から調査を行い、γグロブリン投与、就業制限のいずれかを行った。
さらには発端者と発症職員の感染期間に入院していた患児に対して、既に退院されている患児保護者に連絡を行い、本事象の状況説明と今後注意するべき症状、医療機関受診時の事前連絡の方法等を説明した。また、これら患児の潜伏期に係る当院受診時の対応方法と担当者、診察場所についての情報共有、入院に必要な陰圧個室の確保を行った。
院内感染防止の視点から、職員の抗体価確認とワクチン接種は、事象後管理部門で全職員の麻疹抗体価の再確認を行い、各職員が自身の抗体価の把握ができるよう対応した。また、ワクチンガイドラインの基準に準拠のうえ、ワクチン接種が推奨される職員へ麻疹・風疹混合ワクチン接種を行っている。
現在の麻疹流行状況より麻疹の持込みの可能性があることから、発熱・皮疹を認める場合、麻疹疑いを早期に確認するための観察ポイントや情報収集の視点、修飾麻疹の説明や特徴的な皮膚・粘膜症状についての情報共有を行っている。
日本医科大学付属病院感染制御部 前田美穂 藤田昌久 中川仁美
- 詳細
 |
国立感染症研究所インフルエンザウイルス研究センター第一室
全国地方衛生研究所 |
|
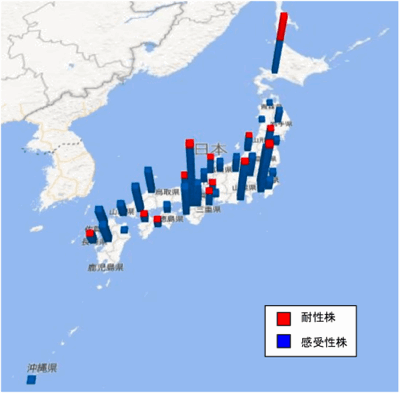
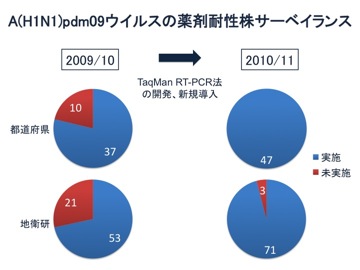
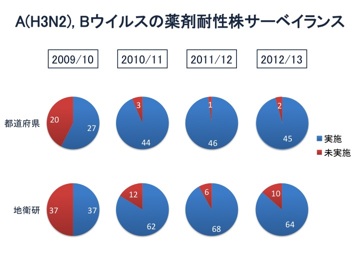
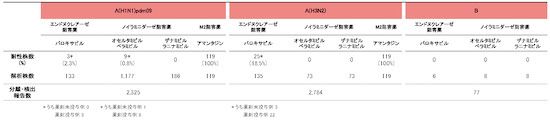
日本は世界最大の抗インフルエンザ薬使用国であり、薬剤耐性株の検出状況を迅速に把握し、自治体および医療機関に情報提供することは公衆衛生上重要である。そこで全国地方衛生研究所と国立感染症研究所では、ノイラミニダーゼ阻害薬のオセルタミビル(商品名タミフル)、ザナミビル(商品名リレンザ)、ペラミビル(商品名ラピアクタ)およびラニナミビル(商品名イナビル)、キャップ依存性エンドヌクレアーゼ阻害薬のバロキサビルマルボキシル(商品名ゾフルーザ)ならびにM2阻害薬のアマンタジン(商品名シンメトレル)に対する薬剤耐性株サーベイランスを実施している。
下記の表に、遺伝子解析により薬剤耐性マーカーを検出した結果ならびに薬剤感受性試験を行った結果の集計を示す。集計結果は随時更新される。
ノイラミニダーゼ阻害薬については、世界保健機関(WHO)の基準に準じ、薬剤感受性試験においてA型ウイルスでは100倍以上、B型ウイルスでは50倍以上の感受性低下が確認された場合に耐性ウイルスと判定する。 キャップ依存性エンドヌクレアーゼ阻害薬ならびにM2阻害薬については、薬剤耐性マーカーの検出結果を示す。 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|