お知らせ
感染症情報
研究・検査・病原体管理
サーベイランス
刊行・マニュアル・基準
- 詳細
(IASR Vol. 35 p. 78-79: 2014年3月号)
今シーズン流行初期である2014年1月中旬に、生来健康な9歳児がインフルエンザ脳症を発症し、発症から2日目に死亡した。患児の鼻咽頭から検出されたウイルスがA(H1N1)pdm09 であった。A(H1N1)pdm09による小児重症例が認められたことにより、今シーズンA(H1N1)pdm09による急性脳症に関して注意を喚起すべきと考えられたため報告する。
症 例
9歳男性。今シーズンインフルエンザワクチンは未接種。2014年1月9日より咳嗽、鼻汁出現。1月10日朝6時38.5℃の発熱出現。同日、前医A(総合病院小児科)を受診、鎮咳去痰薬と解熱剤(アセトアミノフェン)が処方された。抗インフルエンザ薬は投与されず。11日咳嗽、鼻汁が増悪したが、お昼に少量食事摂取(プリン)。「ドスン」というベッドから落ちるような音が聞こえ、うなり声、尿便失禁、開眼しているも視線合わず、顔色不良という状況で発見された。13時50分に救急要請、前医Aへ搬送された。搬送中に嘔吐あり、呼びかけには反応なし。同医で迅速診断キットにてインフルエンザA陽性。集中治療目的で当院にドクターヘリ搬送となった。当院到着時、Glasgow coma scale(GCS); E1V1M4で、眼球左方偏位、左上肢屈曲位で硬直していた。痙攣持続していると判断され、気道確保など集中治療開始したが、ショック状態は続いていたため、人工心肺装置を装着し循環管理開始した。また、出血傾向あり播種性血管内凝固症候群(DIC)も合併していた。抗インフルエンザ薬(ペラミビル)に加えて、ステロイドパルス、シクロスポリンなどインフルエンザ脳症に対する特異療法を開始した。しかし、脳波は平坦となり、入院翌日には瞳孔散大と対光反射の消失を認めたため、人工心肺中止し、永眠された。Autopsy imaging(AI)としてのMRI撮影、病理解剖を行い、脳幹、視床、基底核中心に高信号域を認め、大脳皮質にも一部広がりを認めた。
Sick contact:児発症と同時期に父、弟2人(5歳、2歳)が迅速診断キットでインフルエンザA陽性であった。
既往歴・家族歴:特記すべきことなし
剖検結果:肉眼的には、脳浮腫が強く、小脳扁桃ヘルニアや孔ヘルニアなどの脳ヘルニアをきたしていた可能性が高い、また散在性に脳壊死を認めた。
ウイルス学的検査:咽頭と鼻腔ぬぐい液(2014年1月11日17時採取)を長野県環境保全研究所に送付し、RT-PCR法を用いて遺伝子検査を実施したところ、A(H1N1)pdm09が検出された。また、MDCK細胞で分離されたA(H1N1)pdm09株に対し、TaqMan RT-PCR法を用いてNA(ノイラミニダーゼ)遺伝子を解析したところ、オセルタミビルおよびペラミビルの臨床効果の低下に関与しているといわれている耐性変異(H275Y変異)は検出されなかった。
考 察
本症例はA(H1N1)pdm09による急性脳症を発症し、集中治療にもかかわらず死亡された症例である。原因微生物と思われるA(H1N1)pdm09ウイルスは、今シーズン国内からも報告され1)、重症例の報告もある2)。A(H1N1)pdm09ウイルスによる急性脳症は、2009/10年流行期には331例と、それ以前の季節型インフルエンザ流行期での急性脳症発症数に比べて多いという報告がされている(Guら)3)。今シーズンA(H1N1)pdm09ウイルスの再流行により、急性脳症症例が増加することが懸念されるため報告した。
急性脳症は、感染症(多くの場合、ウイルス感染症)を契機に急激に生じた脳機能の全般的な障害と水口4)は定義している。急性脳症は様々な分類がなされているが、本症例は、顕著なDICとショックを合併し、Hemorrhagic shock with encephalopathy syndrome(HSE症候群)に合致する。HSE症候群は、「サイトカインの嵐」を主病態とする予後不良で、急性期死亡率が高い疾患である。本症例は、救急要請から2時間半後の集中治療室入室時にはすでにショック、DIC状態と病勢が強く救命しえなかった。
小児のインフルエンザ脳症の生存率を向上できる画期的な治療法の開発が待たれる。
参考文献
1) IASR 34: 343-345, 2013
2) IASR 35: 41-42, 2014
3) Gu Y, et al., PLoS One 2013; 8(1): e54786
4) 水口雅, 小児感染免疫 20(1): 43-50, 2008
長野県立こども病院小児集中治療科 笠井正志 黒坂了正
同臨床検査科 小木曽嘉文
長野県環境保全研究所感染症部 小林広記
- 詳細
(IASR Vol. 35 p. 79-80: 2014年3月号)
梅毒は多くの先進諸国同様、日本でも減少傾向にあったため、昔の病気と考えられていた。しかし近年、欧米では男性と性交をする男性(Men who have sex with men: MSM)を中心に感染が広がっていることが報告されている1-3)。そこで、日本における近年の梅毒の発生動向を調べることにした。
2001~2013年までの感染症発生動向調査年報と人口動態統計を用いて、近年の梅毒の動向を調べた。感染症発生動向調査に関しては、2012年までのデータは年報を用い、2013年のデータは2014年1月10日現在の暫定集計を用いた。人口は厚生労働省の人口動態統計(各年の10月1日現在の人口、2013年は推定値)を用いた。
2013年の梅毒総報告数は1,226例であり、前年2012年の総報告数875例に対して1.4倍に増加していた(図1)。人口10万当たり発生率は2012年が0.7であったのに対し、2013年は1.0であった(図2)。なお、感染症発生動向調査における梅毒の捕捉率について、年次変動を示すデータはない。
性別は男性が989例(80.7%)と多数を占めており、男性の人口10万当たり発生率は1.6であった(女性は0.4)。年齢群別の人口10万人当たり発生率をみると、男性では25~29歳が3.9で最も高く、次いで35~39歳の3.4であった。男性の20~50代の発生率はいずれも2012年より増加していた(図3)。女性では20~24歳が1.3で最も高く、次いで25~29歳の0.9であった。
症状は無症候が473例(38.6%)、早期顕症Ⅰ期が220例(17.9%)、早期顕症Ⅱ期が469例(38.3%)、晩期顕症が60例(4.9%)、先天梅毒が4例(0.3%)であった。2012年と比べると男女ともに無症候と早期顕症Ⅱ期の増加が目立った。
感染経路は、男性では861例(87.1%)が性的接触と報告されており、同性間または異性/同性間性的接触が443例(51.5%)と過半数を占め、そのうち同性間性的接触が432例(50.2%)、異性/同性間性的接触11例(1.3%)、異性間性的接触は309例(35.9%)であった(図4)。女性は160例(67.5%)が性的接触と報告されており、異性間性的接触が141例(88.1%)と多くを占めた。
梅毒は近年、10~40代の男性同性間性的接触感染が急増してきている。これは異性間性的接触による感染者が多くを占めるとされる性器クラミジア感染症や淋菌感染症が増加していないこととは対照的である4)。同じくMSMが感染者の多くを占めるHIV感染症の新規報告数が横ばいとなっているが5)、現行の報告制度では各疾患の報告同士の関連が不明なため、梅毒との関係は把握が困難である。女性も増加傾向にあり、MSM間での感染の流行が波及している可能性がある。また、小児の先天梅毒は、妊娠中の性感染対策の不備に起因していると考えられる。妊婦の梅毒検査の実施状況、妊婦の梅毒感染率、適切な治療と治療効果判定の有無、など、先天梅毒に関する疫学情報の把握を行い、適切な対策を行っていく必要がある。梅毒は診断が下れば治療は比較的容易だが、診断の遅れから神経梅毒などを発症し後遺症が残ることも稀ではない。梅毒の予防には、100%ではないもののコンドームに効果が認められている6)。増加傾向にある梅毒の国内外での動向を把握し、医療関係者や罹患率が高い層に対して予防の重要性を含めて情報提供していくことが必要である。
参考文献
1) 2012 Sexually Transmitted Disease Surveillance, Centers for Disease Control and Prevention (http://www.cdc.gov/std/stats12/syphilis.htm, 閲覧2014年2月14日)
2) Savage EJ, Marsh K, Duffell S, et al., Rapid increase in gonorrhea and syphilis diagnoses in England in 2011, Euro Surveill. 2012;17(29):pii20224
http://www.eurosurveillance.org/ViewArticle.aspx?ArticleId=20224
3) Bremer V, Marcus U, Hamouda O, Syphilis on the rise again in Germany-results from surveillance data for 2011, Euro Surveill.2012;17(29):pii20222
http://www.eurosurveillance.org/ViewArticle.aspx?ArticleId=20222
4) IASR 29: 239-241, 2008
5) IASR 34: 251-252, 2013
6) Kamali A, Quigley M, Nakiyingi J, et al., Syndromic management of sexually-transmitted infections and behaviour change interventions on transmission of HIV-1 in rural Uganda: a community randomised trial, Lancet 361: 645-652, 2003
http://www.thelancet.com/journals/lancet/article/PIIS0140-6736%2803%2912598-6/abstract
国立感染症研究所感染症疫学センター
高橋琢理 山岸拓也 齊藤剛仁 有馬雄三 砂川富正 大石和徳
同細菌第一部 中山周一 大西 真
川崎市健康安全研究所 岡部信彦
- 詳細
|
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
- 詳細
(掲載日 2014/3/19)
はじめに
スリランカから帰国した母子からB3型麻しんウイルス遺伝子が検出された後、居住地等が近接する渡航歴のない5か月~46歳の23人の麻しん患者を確認したので報告する。
事例の概況(表1、図1)
年代別では、0-4歳と20-24歳とにピークを有する二峰性を示した。また、予防接種歴なしが19人、不明が3人と、ほとんどに予防接種歴がなかった。感染経路では、家族や学校・友人からの感染が推定される者が13人と半数を占めた。その他の感染経路は後述する。病原体検査では25人中22人がPCR陽性(B3型)であった。
経時的発生状況(図2、3)
初発患者の母子は39歳女性(1)と15歳男性(2)で、女性の3歳の娘が11月末にスリランカで麻しんの診断を受けていた。12月初めに帰国後相次いで発症し、発症後近医を頻回に受診していた。また、スーパーマーケット、ファミリーレストラン等へも出入りしていた。
12月末から9歳男性(3)、5歳男性(4)、24歳女性(5)の発生届が出されたが、この3事例には居住地が近接している以外疫学的関連性はなかった。その後患者(4)では妹3歳女性(6)、父27歳男性(16)、患者(5)では姉30歳女性(15)の発症が確認された。
その約10日後には7歳男性(12)が発症、その兄姉が次々と発症(9、10、11、14)していた。
また、同時期に10か月女性(7)、5か月男性(13)が発症しており、IgM 陽性検査診断例として発生届があったものの、発症後14日以上経過していたため検体採取はしなかった。
以上の患者のうち、家族からの感染が推定された者以外の疫学的関連性を確認したところ、患者(4)、(7)、(12)、(13)が患者(2)と同一医療機関に同一日に受診していたことが明らかになった(これらの患者を二次感染疑い群とする)。
さらに、2013年12月末~2014年1月初め24歳男性(8)、6か月女性(17)が発症したが、発症時期から、二次感染疑い群からの感染の可能性が考えられ、患者(17)に患者(7)と同一日の受診が確認された。
また、同時期に発症した3歳男性(18)では、予防接種歴があり、臨床所見を満たさなかったがIgM 陽性で診断された。繰り返す発疹エピソードがあり、PCR検体採取は、直近の発疹発症からは5日後、1回目からは25日後となり、検査の結果は陰性であった。また、この事例は地域的に離れていた。
続いて、1月中旬には24歳男性(19)、41歳女性(20)が発症した。患者(20)の娘8か月女性(21)には患者(20)の発症後5日目にγグロブリンが投与されたが、発症を抑えることはできなかった。その後、接触のあった、友人の息子1歳男性(23)が発症した。また、患者(19)では同級生の24歳男性(24)、26歳男性(25)が発症した。患者(25)には予防接種歴があり、臨床症状を満たさなかったがPCRは陽性となった。
患者(21)と同時期に46歳女性(22)が発症したが、ここから感染が広がることはなかった。
当所の対応
発生届受理の当日もしくは翌日には疫学調査および検体確保を行うとともに、患者や接触者(家族、保育所、学校、職場)、医療機関に対して二次感染防止策を指導した。
管内医師会、医療機関へは適時の情報提供および確実な診断と速やかな発生届提出の依頼を行い、管内市町とは密に情報交換を行うとともに、定期予防接種未接種者への個別勧奨を依頼した。なお、今回の患者のほとんどが居住する市の2012(平成24)年度の麻しんワクチン接種率は第1期、第2期とも90%を超えていた。
考 察
1.家族や友人として患者と接触のあった事例がもっとも多かったが、医療機関内での短時間の接触や、居住地が近く市中でのなんらかの接触が疑われる事例や、全く不明の事例もあり、麻しんの感染力の強さを改めて認識させられた。
2.初発患者の発症後の行動から感染が広がった可能性が示唆されるが、発生届により保健所が把握した時点で患者は既に動き回っていた。初診時の二次感染防止指導や院内感染対策の重要性を再確認した。
3.患者のほとんどが予防接種未接種あるいは不明であり、予防接種の有効性を認識するとともに、予防接種歴1回の事例もあったことから、感染を防ぐには2回の確実な接種が重要であることを再認識した。
4.25例中23例の病原体検査を実施することができ、1事例を除くすべてでPCR陽性かつB3型が検出されたが、このことは感染経路の推定や修飾麻しんの早期診断に有用であった。一方、発生届遅延のため検査を実施できなかった事例も2例あり、発生届の速やかな提出についての周知徹底が必要と考えられた。
5.流行がほとんどみられなくなった麻しんの早期診断は困難であり、医療機関等に地域発生動向をタイムリーに伝えることも重要であると考えられた。
おわりに
今回の集団感染は最終患者の解熱からほぼ3週間を経過しており、終息と判断できるが、今年の発生状況からみて再度当所管内で感染が広がる可能性もあり、ウイルスが活発化する春に向けて発生動向を注視していくこととする。
謝 辞:今回の集団感染において、その対策や分析に対して詳細な御助言をいただいた、国立感染症研究所感染症疫学センター・中島一敏先生ならびに実地疫学専門家養成コース・伊東宏明先生に厚くお礼申し上げます。
京都府山城北保健所 堀 忍 山本篤仁 内海和代 大槻眞美子 土屋邦彦 和田行雄
- 詳細
|
||||||||
|
||||||||
|
||||||||
| 国立感染症研究所感染症疫学センター 病原微生物検出情報事務局 |
- 詳細
 |
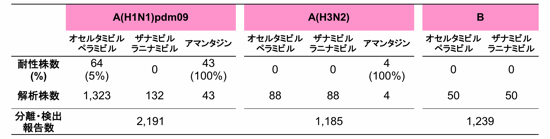
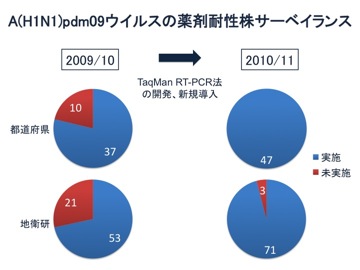
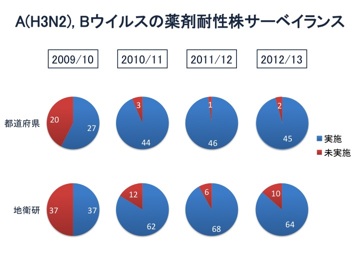
国立感染症研究所インフルエンザウイルス研究センター第一室
全国地方衛生研究所 |
| ・ | ペラミビル治療患者からのH275Y耐性ウイルス検出事例報告 |
| ・ | 新型インフルエンザ(A/H1N1pdm)オセルタミビル耐性株(H275Y)の国内発生状況 [第2報] |
| ・ | 新型インフルエンザ(A/H1N1pdm)オセルタミビル耐性株(H275Y)の国内発生状況 [第1報] |
| ・ | 2008/09インフルエンザシーズンにおけるインフルエンザ(A/H1N1)オセルタミビル耐性株(H275Y)の国内発生状況 [第2報] |
| ・ | 2008/09シーズンにおける季節性インフルエンザ(A/H1N1)オセルタミビル耐性株検出情報 |
| ・ | 2007/08シーズンにおけるインフルエンザ(A/H1N1)オセルタミビル耐性株(H275Y)の国内発生状況 [第2報] |