(2015年2月12日 改訂)
疥癬はヒゼンダニ(疥癬虫、Sarcoptes scabiei)が皮膚の最外層である角質層に寄生し、人から人へ感染する疾患である。非常に多数のダニの寄生が認められる角化型疥癬(痂皮型疥癬)と、少数寄生であるが激しい痒みを伴う普通の疥癬(通常疥癬)とがある(表1)。近年わが国では病院、高齢者施設、養護施設などで集団発生の事例が増加しており、疥癬感染防止対策マニュアルの作成が行われているが、予防、治療法などに混乱があり、医療および介護関係者の間で問題となっている。
| 表1 通常疥癬と角化型疥癬 |
|---|
| 通常疥癬 (普通に見られる疥癬) |
角化型疥癬 (痂皮型疥癬) |
|
| ヒゼンダニの数 | 数十匹以上 | 100万〜200万 |
| 患者の免疫力 (病気一般に対する抵抗力) |
正常 | 低下している |
| 感染力(他人へうつす力) | 弱い | 強い |
| 主な症状 |
赤いブツブツ(丘疹、結節)、疥癬トンネル |
厚いあか(垢)が増えたような状態(角質増殖) |
| かゆみ | 強い | 不定 |
| 症状が出る部位 | 顔や頭を除いた全身 | 全身 |
感染経路
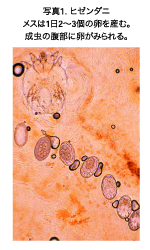
| ヒゼンダニの大きさは雌成虫で体長約400μm、体幅約325μmで、卵形、円盤状で(写真1)、 肉眼ではほとんど見えない。雄は雌よりさらに小型である。卵→幼虫→若虫→成虫と約2週間で成熟する。幼虫、若虫、雄成虫は人の皮膚表面を歩き回るため、 皮膚同士の接触によって感染する。また、皮膚内に掘った穴や毛包内に隠れていたりするため、ダニの寄生部位を特定するのは難しい。皮表を歩き回っている雄 は雌を探し、交尾する。交尾後の雌成虫は、角質層に特徴的な疥癬トンネルを掘り進みながら、4〜6週間にわたって1日2〜3個ずつ産卵し続ける。卵は3〜 4日で孵化し、幼虫はトンネルを出てはいまわる。 |
ヒゼンダニは乾燥に弱く、皮膚から離れると2〜3時間程で死ぬ。なお、イヌやタヌキなどの動物疥癬による偶発的症例が報告されており、感染した人は皮膚症状を示すが、皮膚内でダニが繁殖しないために、一時的な寄生で終わる。
疥癬患者は年間8〜15万人と予想されている。感染経路は人と人との接触がほとんどである。従って、家族、介護者、セックスパートナーの他、ダンスの相 手やこたつで行う麻雀の仲間、また、畳での雑魚寝などでも感染する可能性がある。まれに寝具、衣類などから感染することもある。ヒゼンダニはヒトの体温よ り低い温度では動きが鈍く、16℃ではほとんど運動しなくなる。通常の社会生活で、通常疥癬患者と数時間並んで座った程度では、感染する可能性はほとんど ない。感染直後は全く症状がないが、感染後約4〜6週間で多数のダニが増殖し、その虫体、脱皮殻や排泄物(糞)によって感作されることにより、アレルギー 反応としての激しい痒みが始まる。なお、角化型疥癬の患者から感染を受けた場合には、多数のダニが移るので、潜伏期間も4〜5日と非常に短くなる。
集団生活が行われている高齢者福祉施設や養護施設などでは、一人の角化型疥癬患者の入所で集団発生の危険が生じる。1996年に東京都、神奈川県、千葉 県、埼玉県の養護老人ホームと特別養護老人ホーム506施設に、疥癬の集団発生に関するアンケート調査を実施した報告では、集団発生を経験したことがある 施設は養護老人ホームで45%、特別老人ホームは79%であった。多くは10人以下の集団発生であったが、41人以上の集団発生も5施設あった。患者の発 生が持続する期間は1〜6カ月89%、6カ月〜1年8.2%、1〜2年2.6%で2年以上も1施設みられた(皮膚病診療19:468、1997)。このよ うな状況は現在もあまり変わっていない。
臨床症状・診断
激しい痒みは特に夜間に増強し、睡眠を妨げられることがある。ただし、高齢者や角化型疥癬の患者では瘙痒の訴えが少ない場合もある。疥癬に特徴的な皮疹は 疥癬トンネル(小隆起性茶色調、曲がりくねった線状疹)で、手首の屈側、手掌尺側、指、指間、肘、アキレス腱部などに認められる。その他、丘疹、小水疱、 痂皮、小結節なども見られる。陰嚢部には小結節を認めることがある。また、下腹部や背部、腋窩などにも丘疹を認めることもあるので、全身くまなく観察する ことが必要である。
疥癬の確定診断はヒゼンダニを検出することである。しかし、問診・皮膚症状で疥癬が疑われる患者からのヒゼンダニ検出率は、皮膚科医が行った場合でも 60%前後であり、検出率向上は主治医の努力にかかっている。したがって、強い瘙痒を伴う疑わしい皮疹がある場合には、早期に皮膚科専門医に診察を依頼す る。検査で陰性であっても瘙痒や皮膚症状が収まるまで、数週間おいて繰り返し検査する必要がある。
ヒゼンダニの検出方法は、拡大鏡(ダーモスコープ、顕微鏡の接眼レンズなど)で、疥癬トンネルの先端を観察すると、顎体部と前二対の脚が黒褐色でその後方に続くほぼ透明な円形の胸腹部が観察できる。
また、疥癬トンネルや皮疹部を先の曲がった眼科用ハサミで先端を切り取ったり、あるいは、メスで皮疹の表面をこすって採取した組織片をスライドグラスに 載せ、20%水酸化カリウム液を皮膚小片に滴下し、透過させて検鏡する。虫体や虫卵のほか、虫体の一部、卵の抜け殻などを検出する。血液像、血液生化学検 査などは正常である。免疫学的検査法は開発されていない。
角化型疥癬(疥癬、痂皮型疥癬)
角化型疥癬は、桁違いに多数のヒゼンダニが感染した疥癬の重症型である(写真2)。患部は肥厚した灰色〜帯黄白色の角質増殖と痂皮に覆われた状態になり、亀裂も生じる。ダニの数は通常の疥癬では数十匹であるが、角化型では100万〜200万匹と言われている。 |
|
|
写真2. 角化型疥癬の患者。灰白色に見える部分は角化が進行している。角化した皮膚を顕微鏡で観察すると多数のヒゼンダニを認める。
|
患者から剥がれ落ちた鱗屑や痂皮には多数のヒゼンダニがいるので、集団発生の感染源になる。角化型疥癬患者には、高齢者に多くみられる運動機能低下・障 害、あるいは免疫学的異常など種々の基礎疾患があり、ステロイド剤の内服・注射などの全身投与や外用なども重症化の一因となる。角化型では爪なども侵さ れ、瘙痒は不定で治療に抵抗性である。角化型ではヒゼンダニの検出が容易であるので、特徴的な皮疹を診て疥癬を疑うことが診断上重要である。
治療・予防
ヒゼンダニを殺すことを目的とした飲み薬や、塗り薬が使われる(表2)。塗り薬は正常なところも含めて塗り残しがないように首から下の全身にくまなく塗る。また、痒みに対しては痒み止めの内服薬を用いる。
≪飲み薬≫
イベルメクチンを空腹時に内服する。
≪塗り薬≫
フェノトリンローション、イオウ剤、クロタミトンクリーム、安息香酸ベンジルがある。ただし、安息香酸ベンジルを使う際には患者または代諾者の同意が必要になる。
また、γ-BHCは残留性有機汚染物質に関するストックホルム条約の関係もあり使用すべきではない。
感染拡大予防のためには患者の早期発見が重要で、疥癬が疑われる場合は早期に 皮膚科に検査を依頼すること、さらに一人の患者が見つかった場合、患者の家族や同じところで寝泊りした人など、無症状者にも検査を行うことが必要となる。 また、集団発生時は角化型疥癬患者など当該施設の感染源を特定すること、感染の機会があった入所者・スタッフの検査を行うことが必要となる。
| 表2 疥癬の主な治療薬剤 |
|---|
| 保険について | 一般名 | 薬理作用 | 副作用 | |
| 内服 | 保険適用 | イベルメクチン | 神経細胞のCl-チャンネルに主に作用 | 瘙痒の一過性増悪、AST・ALT・総ビリルビン値上昇、中毒性表皮壊死症など |
| 外用 | 保険適用 | |||
| フェノトリン | 神経細胞のNa+チャンネルに主に作用 | 皮膚炎、AST上昇、ALT上昇など | ||
| イオウ | 直接、間接的に殺菌、殺虫効果を示す | 皮脂欠乏性皮膚炎など | ||
| 有機イオウ | ||||
| 保険適用外(保険診療報酬の審査上は容認) | クロタミトン | 不明 | 熱感, 刺激症状, 接触皮膚炎など | |
| 特殊製剤のため患者へのインフォームドコンセントが必要 | 安息香酸ベンジル | 不明 | 中枢神経障害、皮膚刺激感など | |
通常の疥癬患者とは皮膚の直接接触を避ければ感染の心配はないので、隔離は必要ないが、角化型疥癬患者は短期間個室管理とし、処置をする場合は感染予防に努める。また、角化型疥癬の場合、ダニの数が著しく多いので、患者が使用したリネン、毛布、布団、ベッ ドマット等にはダニが存在する可能性がある。ある研究では、25℃で湿度90%の条件で3日間生存すると言われているため、こ れら患者が直接触れた寝具類は50℃以上のお湯に10分 以上浸すか、大型の乾燥機で20−30分処理すれば、全てのダニを殺すことが可能である。
(国立感染症研究所ハンセン病研究センター 石井則久
同昆虫医科学部 沢辺京子・小林睦生)